病例簡介
患者,男,23歲,因“左側頭痛及眼脹痛半年,發現鼻咽新生物15d”入院。半年前無明顯誘因偶感左側頭痛及眼脹痛,無鼻塞、濃涕,無耳鳴、耳悶脹感,口服止痛藥物無效。
2個月前疼痛逐漸加重,經抗感染治療無效。1個月前出現盜汗,并逐漸加重。15d前在當地醫院就診,鼻內鏡下見鼻咽頂后壁新生物,表面欠光滑,雙側咽隱窩飽滿,活檢質較脆,考慮鼻咽癌。
鼻竇CT考慮左側蝶竇中心腫瘤性病變;MRI提示左側蝶竇見片狀稍短T1、長T2信號,邊緣不清(圖1),鼻咽部黏膜未見明顯增厚,頸部未見腫大淋巴結。行活檢為鼻腔黏膜慢性炎癥,未予以治療。既往否認結核病史及接觸史。
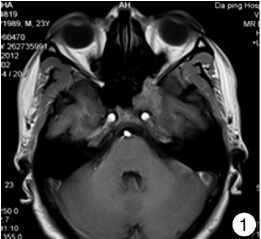
圖1 入院時的病變MRI平掃 左側蝶竇見片狀稍短T1、長T2信號,邊緣不清
入院查體:各鼻道干凈,未見明顯新生物,鼻咽頂壁隆起。入院后查肝腎功能、電解質、凝血功能、HIV、梅毒、乙肝表面標志物及胸片均正常。EB病毒抗體示:衣殼抗原IgA強陽性,早期抗原IgA陰性。血常規示白細胞10.06×109/L,中性粒細胞86.2%,考慮病變合并感染,給予頭孢西丁預防感染。
入院后先后2次取鼻咽頂壁新生物行活檢,回報均示鼻咽、鼻竇黏膜慢性炎癥。住院期間患者仍感頭痛難忍,先后給予曲馬多、安定注射液及洛芬待因片止痛。請神經外科醫師會診,考慮為左側海綿竇區病變,性質不明,且開顱手術風險高,建議隨訪。再次行鼻竇CT示左側鞍旁及左側蝶竇區間軟組織密度增高影,大小約20mm×32mm×34mm,左蝶鞍下壁間骨質缺損,并見骨質硬化,平掃CT值約34HU,見病變向下突出左側鼻咽部(圖2)。
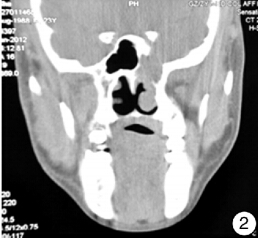
圖2 入院時的蝶竇病變CT冠狀位 左側鞍旁及蝶竇區間軟組織密度影
入院第8天在局部麻醉CT導航下開放左側蝶竇,見竇腔組織質脆,局部壞死,取竇腔內黏膜樣組織送術中冷凍活檢,病理初步診斷為肉芽腫性炎,考慮結核可能;故行蝶竇開放術,鉗取部分組織送石蠟切片后結束手術。術后完善結核抗體、血沉、結核菌素純蛋白衍化物試驗,均陰性,抗鏈球菌溶血素稍升高。
最終病檢報告示:蝶竇肉芽腫性炎,符合結核診斷。診斷明確后給予異煙肼、利福平膠囊、乙胺丁醇片、吡嗪酰胺片">吡嗪酰胺片進行抗結核治,療均口服1次/d。隨訪治療11個月后,患者偶感輕微頭痛及眼脹,CT示左側蝶竇不規則增多軟組織密度影,大小約19mm×4mm×20mm,平掃CT值48-53HU,似見延伸至左蝶鞍旁,臨近蝶竇壁及周圍顱底骨質破壞(圖3、4)。因患者病灶未完全吸收,于呼吸內科就診后停用吡嗪酰胺,其余藥物繼續口服現仍在隨訪中。
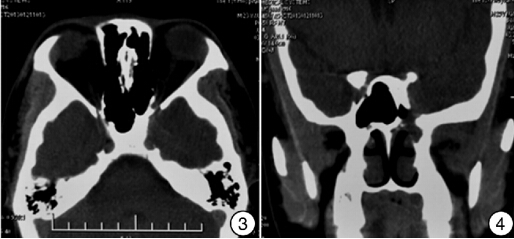
圖3 治療后蝶竇病變CT平掃 左側蝶竇病變較前明顯吸收,該層面未見病變;圖4 治療后蝶竇病變CT冠狀位 左側蝶竇及鞍旁病變較前縮小。
討論
結核為我國常見感染性疾病,但鼻結核少見。常見癥狀是流涕和鼻塞;而早期癥狀不明顯,可出現灼痛或癢感、鼻塞分泌物增多,偶鼻涕帶血、有臭味。累及鼻中隔時可有鼻中隔穿孔,累及鼻竇時可有鼻竇炎的癥狀如頭部悶脹不適、頭痛,后鼻孔流涕,也可有鼻竇骨質破壞,甚至出現自發性腦脊液鼻漏和顱腔積氣。
原發性蝶竇結核國內外文獻罕見報道,由于其發病率極低且活檢困難,國外僅報道2例兒童蝶竇結核,未見成人原發性蝶竇結核報道。同時蝶竇疾病病變復雜可,分為孤立性蝶竇疾病、侵襲性蝶竇疾病及轉移性蝶竇疾病。疾病種類包 括炎癥、息肉、囊腫、良惡性腫瘤、蝶竇腦膜腦膨出、腦脊液鼻漏、視神經管骨折、骨纖維異常增殖癥、骨化纖維瘤及動靜脈瘤等病變。同時蝶竇活檢較困難,故蝶竇結核易誤診。
該患者左側頭痛、眼球脹痛半年,符合侵襲性蝶竇病變的臨床特點。入院前1個月出現盜汗也 提示結核可能。但該患者無其他系統性結核表現,同時EB病毒衣顆抗原IgA強陽性,雖然鼻咽部活檢為壞死組織,也難以排除伴蝶竇侵犯的鼻咽癌,故經過多家醫院就診均未明確診斷,最后在CT導航下行蝶竇開放活檢才明確診斷。
因原發性蝶竇結核非常少見,并缺乏特異性臨床表現,故容易誤診。對伴頭痛、眼脹痛及盜汗等臨床表現,CT檢查見蝶竇骨質破壞的患者,需警惕蝶竇結核。蝶竇結核患者可出現蝶竇、顱底骨質破壞、為避免出現顱內并發癥,可先行分泌物找抗酸桿菌、結核抗體檢測及結核菌素純蛋白衍化物試驗,當無創檢查不能明確診斷時,應盡早活檢。因結核常伴組織壞死,故對多次活檢均為慢性炎癥或壞死組織者,可行手術治療,術中送冷凍病檢以明確診斷。術后給予正規的抗結核治療,預后較好。