脊膜瘤是一種發生于椎管內的良性腫瘤,多起源于內皮細胞或纖維細胞,其發病率僅次于神經源性腫瘤,約占椎管內腫瘤的25%。主要發生于40~70歲的女性,其中約75%~83%發生在胸椎,女性∶男性為5.8∶1。脊膜瘤對放化療等不敏感,通常需要手術完整切除腫瘤,預后滿意,復發率低。大部分脊膜瘤為硬膜下髓外占位性病變,極小部分生長于硬膜外,腫瘤與硬膜關聯緊密。鈣化發生率約占椎管內脊膜瘤的1%~5%,但脊膜瘤完全鈣化國內外鮮有報告,我院2016年3月收治1例T7節段脊膜瘤完全鈣化患者,手術治療后取得了良好效果,報告如下。
臨床資料
患者女,57歲。因行走不穩伴不自覺摔倒1年半,就診于外院診斷為“腰椎管狹窄癥”,給予理療、按摩,癥狀無明顯好轉。8個月前出現胸背部疼痛及右下肢麻木,逐漸發展至臍水平,在外院診斷為“膽囊炎”、“腰椎管狹窄癥”,給予對癥治療后胸背部疼痛緩解,余癥狀無改善,并開始伴有大小便功能障礙,入院前1個月加重。
查體:脊柱無畸形,胸背部局部輕度叩擊痛,無壓痛,四肢肌張力不高,臍以下淺軀干感覺減退,雙下肢淺感覺減退,左側為重,本體感覺存在,右側鞍區感覺減退。髂腰肌肌力右側2級,左側3-級,雙側股二頭肌肌力4-級,其余肌肉肌力正常。雙側膝腱反射亢進,雙側跟腱反射活躍,腹壁反射存在,右側肛門收縮反射減退,雙側Babinski征(+)。JOA評分5分(11分法)。
輔助檢查:脊柱X線片示生理曲度存在,未見明顯骨質破壞及增生。胸椎MRI示T7水平椎管內占位,為等長T1短T2信號,壓脂像呈混雜稍高信號影,腫物明顯壓迫脊髓,脊髓受壓變扁,脊髓內可見水腫信號(圖1、2)。胸椎CT示T7水平椎管內可見團狀高密度影,偏右側,邊界清,冠狀位見高密度腫物,約2.5×1.5CM(圖3~5)。結合相關檢查及查體,診斷為胸椎椎管內占位性病變,性質等查。以“胸椎管內占位性病變”收入我院,擬行手術探查。完善術前準備后,在全麻下行后入路胸椎椎管內腫物切除減壓植骨融合內固定術。
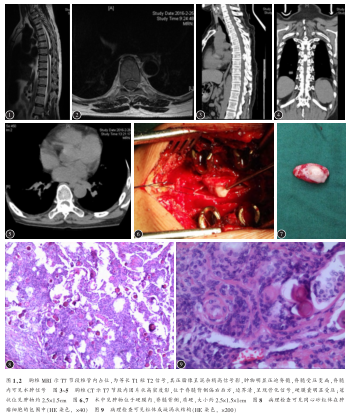
患者俯臥位,顯露手術節段后,于T7、T8雙側置入4枚椎弓根螺釘,用磨鉆磨除椎板,掀開椎板后見T7水平椎管內黃韌帶無明顯增厚,硬脊膜向后膨隆,無明顯搏動,椎管后方硬膜觸之較硬,沿硬膜中央切開硬脊膜,見一約2.5×1.5×1CM橢圓形腫物(圖6),質地堅硬,表面不光滑,無包膜,基底乳白色、質韌(圖7),內無明顯神經行走,用神經剝離子小心分離腫物,腫物與周圍組織無明顯粘連,切除腫物后,見硬膜完整,脊髓無損傷,徹底止血后用無損傷線連續縫合硬膜,縫合后無明顯腦脊液漏出,硬膜搏動良好,以適當大小硬膜補片修補硬膜囊,外敷明膠海綿,于T7、8雙側關節突間行植骨融合,逐層縫合切口。
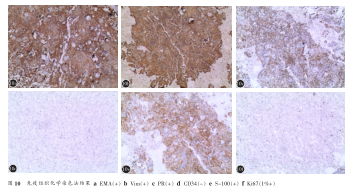
病理學報告:脊膜瘤鈣化,可見砂粒體,內皮細胞型WHOⅠ級(圖8、9)。免疫組化:EMA(+),Vim(+),PR(+),CD34(-),S-100(+),Ki67(1%+)(圖10)。術后第1天自述下肢麻木及肌力較術前明顯改善,髂腰肌肌力雙側4級,下肢活動靈活。術后2周JOA評分11分。佩戴胸部支具下地行走正常,未感覺行走不穩,雙下肢腱反射仍活躍,右側鞍區及雙下肢無明顯感覺減退,未查及明顯感覺平面,大小便功能恢復正常,雙側Babinski征(+)。術后3個月復查CT示胸椎內固定物位置良好,無松動,植骨確切,已融合。雙側膝腱反射仍活躍,雙側跟腱反射正常引出,雙側巴氏征(+)。
討論
根據WHO神經系統腫瘤分類(2016年),脊膜瘤可分為內皮型、纖維型、砂礫型、過渡型、分泌型等15個類型,其中以前三種最為多見。但脊膜瘤發生鈣化較少見。
Alafaci等回顧國內外文獻報道脊膜瘤完全鈣化病例22例。鈣化常常出現在沙礫型和內皮型中,鈣化很少能達到接近骨化的程度,因一般含水量仍較高,血供豐富。此例患者瘤體背部呈完全鈣化,CT顯示為高密度影,發生幾率極小。脊膜瘤患者未出現脊髓功能損傷及神經功能障礙前多無明顯癥狀,常以胸背部疼痛為主。Engelhard等報道患者疼痛發生率約為52.2%,其胸背部疼痛易被誤診,從而延誤治療。本例患者于8個月前出現胸背部疼痛誤診為膽囊炎,經對癥治療后疼痛緩解。疾病早期無明顯癥狀時,X線片的發現率低,不易確診。
本例患者因病變位于硬膜內脊髓背側,瘤體背部完全鈣化,術前CT、MRI示腫瘤呈現廣基底,與硬膜及椎板無明顯界限,病灶表面不光滑,瘤體鈣化占據椎管大部分空間,脊髓受壓明顯,壓迫最重水平未見腦脊液信號,且矢狀位影像學瘤體鈣化影像與黃韌帶關聯緊密。故易誤診為黃韌帶骨化癥或硬膜外腫瘤,從而影響手術方案的設計及術前準備。
分析易誤診原因如下:(1)腫瘤信號少見。一般脊膜瘤無完全鈣化表現,CT平掃為實質性,密度常稍高于正常脊髓,MRIT1加權像多呈等信號或稍低信號,信號比較均質,T2加權像腫瘤信號常稍高于脊髓。本例患者可見腫瘤背部完全鈣化,CT示T7水平椎管內一團片狀密度增高影,位于椎管后方,與椎板及黃韌帶關聯緊密;MRI成等長T1短T2信號影,壓脂呈混雜稍高信號影,T2加權像低信號為骨化表現。(2)腫瘤生長方式少見。椎管內腫瘤根據病變所發生部位可分為髓內腫瘤、髓外硬膜內腫瘤及硬膜外腫瘤。髓內腫瘤病變區脊髓呈梭形腫脹,兩側蛛網膜下腔均勻變窄。髓外硬膜內腫瘤常與脊髓夾角為銳角,壓迫脊髓移位,病側蛛網膜下腔擴大,健側變窄。硬膜外腫瘤常為梭形,病變鄰近硬膜下腔呈“鼻尖樣”狹窄,病變內側可見受壓移位的低信號硬脊膜影,脊髓受壓推移。因此蛛網膜下腔是否增寬為鑒別椎管內腫瘤位于硬膜內還是硬膜外的一個重要依據。脊膜瘤常于髓外硬膜內生長,病變與一側硬脊膜呈寬基底相連,包膜完整。術后回顧閱讀MRI可見瘤體周圍有完整硬脊膜影,因而術前仔細閱片可幫助明確腫物的位置及性質。
因脊膜瘤對放化療不敏感,且手術復發率低,故手術為首選治療方式。本例患者T7水平占位,因胸椎椎管小,為減少對脊髓的震蕩和刺激,術中必須充分顯露,不能采用骨鑿等器械,應用磨鉆或超聲骨刀去除椎板。如腫瘤位于硬膜外,掀開椎板后,用神經剝離子探查周圍組織,仔細分離瘤體后取出;如為髓外硬膜內腫瘤,則需用尖刀切開硬膜,一般以瘤體中央沿身體長軸切開,并用縫線牽引、固定硬膜,用神經剝離子探查腫瘤大小,確認與周圍組織是否緊密粘連,確認與周圍組織分離后完整取出瘤體。對于本例脊膜瘤伴鈣化患者,沿中線切開硬膜,可見乳白色鈣化瘤體占據整個椎管后側,因與硬膜及蛛網膜無緊密粘連,完整分離瘤體與硬膜后,硬膜無缺損,給予縫合。若鈣化瘤體與周圍組織粘連緊密,在分離過程中需注意避免損傷脊髓造成術后癥狀加重。
Gezen等認為術中給予激素可減輕術后脊髓水腫。若與硬膜粘連無法分離,可一并切除后用人工硬膜修補,上覆明膠海綿。術后常規留置引流,給予糖皮質激素、脫水、預防感染、對癥支持治療,胸部保護性支具制動3個月。因患者術中需切開硬膜致腦脊液漏,故術后需給予能透過血腦屏障抗生素如頭孢曲松預防感染。佩戴支具下地行走前,應于病床加強術后功能鍛煉,預防因臥床導致的下肢靜脈血栓形成。觀察患者術后癥狀、體征等變化,包括胸背部疼痛,大小便功能的改變,鞍區及下肢感覺和下肢運動功能、腱反射和病理征的改變。術后3個月、6個月、1年影像學復查以了解腫瘤切除后脊柱脊髓情況、病變節段脊柱穩定性、內固定位置及植骨融合情況,并觀察患者恢復情況。
總之,脊膜瘤完全鈣化在臨床上少見且易誤診,完善的術前準備可以減少治療過程及手術過程中可能出現的困難,避免延長手術時間,并將術后如截癱等并發癥的風險降至最低。MRI可幫助診斷所有的脊膜瘤,并提供術前影像。但是MRI對分辨瘤體中的鈣化不是特別敏感。未發現脊膜瘤鈣化患者T1WI有典型的骨髓高信號影;術前CT對于制定手術方案,分辨瘤體中鈣化部分的范圍及大小至關重要。