唇腭裂(cleft lip and palate,CLP)是常見的頜面部先天發育畸形,群體發病率為0.1%~0.2%。由于先天的組織缺損和手術創傷等常產生嚴重的頜面部發育畸形,對患者的身心健康造成不良影響。其病因至今尚不明了,傳統上認為由多基因遺傳因素造成,與環境誘變因子有較大關系。畸形累及唇、鼻、牙槽骨和腭部等,嚴重影響患者口腔頜面部的美觀和功能,需要系統的設計和長期治療。唇腭裂的多學科序列治療已得到廣泛開展,其中正畸治療是不可缺少的重要部分。現將南昌大學附屬口腔醫院收治的1例單側完全性唇腭裂伴開牙合錯牙合畸形病例報告如下。
臨床資料
患者男,12歲。2012年8月因“前牙不能咬合”就診于南昌大學附屬口腔醫院正畸二科。患者于2000—2001年在我院分別行唇裂及腭裂修復術,2008年在我院行牙槽裂植骨術。家族未見類似錯牙合畸形,既往無正畸治療史。
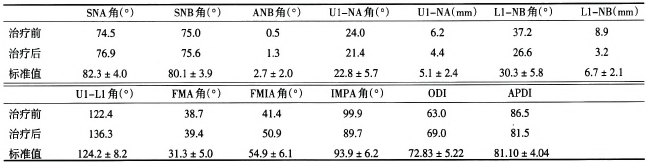
口內檢查:雙側磨牙中性關系;前牙反覆蓋;前牙及雙尖牙區Ⅱ度開牙合(其532 23 完全萌出);腭部見術后瘢痕;上牙列中線與面中線一致,下牙列中線左偏;上牙弓狹窄,上頜牙列嚴重擁擠;上頜前牙直立,下頜前牙輕微唇傾。口腔衛生較差(圖1a)。口外檢查:面部不對稱,面部右側鼻翼塌陷,右上唇可見唇裂術后瘢痕;側貌凹,頦部前突(圖1b)。雙側顳下頜關節運動對稱,未及聞彈響,無壓痛,開閉口運動無異常。
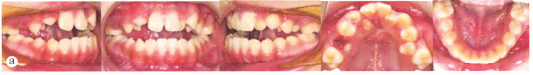
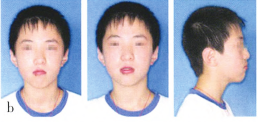
圖1a矯治前口內像.b矯治前面像;
模型檢查:Bohon比:前牙比92.7%,全牙比79.7%;擁擠度:上頜9 mm,下頜無擁擠;Spee曲線:左側1 mm,右側1 mm;前牙反覆蓋2 mm,開牙合5 mm,下中線左偏1 mm。
影像學檢查:全口曲面斷層片:大部分牙根尖孔尚未閉合,未見牙根吸收,粥尚未萌出,求牙胚發育正常。到之間牙槽骨未見裂隙(圖1c)。頭顱側位片:頭影測量顯示,Ⅲ類骨面型,下頜平面角高(圖1d)。診斷:Angle I類錯牙合,毛氏Ⅱ1+Ⅲ2+Ⅳ2錯牙合,骨性Ⅲ類錯牙合,右側完全性唇腭裂。
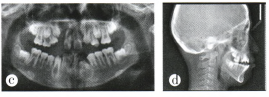
圖1c矯治前曲面斷層片;d矯治前頭顱側位片;
矯治方案:經過模型測量、X線測量分析后,與患者及家屬溝通擬行正畸矯治,治療分為3個階段。第一階段拔除77,控制66垂直高度,同時慢速擴弓調整上頜牙弓寬度,并緩解牙列擁擠,促進牙齒完全萌出。第二階段行功能矯形治療,促進上頜骨的發育,協調上下頜骨矢狀向關系,盡可能改善側貌。第三階段行拔牙固定矯治,術前減數4444,排齊整平牙列,精細調整牙合關系。3改形以維持前牙美觀,待88自然萌出建牙合。矯治目標:解除前牙開牙合及反牙合,協調上下頜牙弓寬度,糾正下頜中線,達到正常的前牙覆牙臺覆蓋及尖窩相對的后牙牙合關系。
矯治過程如下。第一階段治療,拔除7 7,使用頭帽口外弓高位牽引壓低并遠移6 6,牽引力值為每側約2.94 N(300 gf)。同時使用四眼圈簧矯治器進行慢速擴弓,緩解牙列擁擠、開牙合以及協調上下頜橫向關系,歷時8個月。此時,除2之外,全口牙均完全萌出。第二階段治療,開始面弓前牽引進行生長改良治療,牽引力值約為每側7.84 N(800 gf)。口內粘接上半口固定矯治器,鎳鈦絲排齊,并使用螺旋擴弓器快速擴弓,進一步協調上下牙弓橫向和矢狀向的關系,歷時9個月。第三階段治療,在前牙反牙合解除之后,取模并拍攝X線片分析,制訂固定矯治方案。拔除三長,上頜用鎳鈦絲逐步排齊;上下頜使用0.018英寸(1英寸=2.54 cm)的澳絲結合前牙垂直牽引解除開牙合;后期采用0.018英寸×0.025英寸的不銹鋼方絲關閉間隙,糾正下頜中線,控制前牙轉矩并精細調整咬合。
整個治療過程歷時28個月,采用Hawley保持器保持。矯治結果:上下頜牙列排列整齊,中線居中,前牙覆牙合覆蓋正常,雙側磨牙中性關系(圖1e);側貌有明顯改善,為直面型(圖1f)。治療前后部分頭影測量值見表1,治療前后頭影測量重疊圖見圖1i。
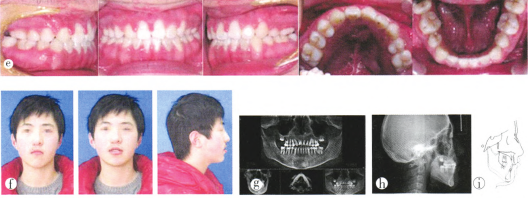
圖1e矯治后口內像;f矯治后面像;g矯治后曲面斷層片及CBCT截圖;h矯治后頭顱側位片;i.矯治前后頭影測量重疊圖
表1 治療前后部分頭影測量數據