l病例報告
患者,48歲,因不規則陰道流血、流液3年余,加重2天于 2016年5月7日急診入我院。患者3年問因不規則陰道流血、 流液,多次就診于外院,給予對癥治療,期間多次建議行官腔鏡 檢查及腹腔鏡探查術,均予以拒絕。患者平素月經周期規律, 經量中等,經期5—7天,偶有痛經,G:P。。2天前突然出現大 量陰道流血,來急診科就診,查Hb 47.5∥L,遂以“異常子宮出 血,重度貧血”收入婦科。體格檢查:T 37℃,P 109/min, R 20/min,BP 90/56 mmHg,體質量指數(BMI)15.6 kg/m 2,發 育偏瘦,營養差,慢性病容,貧血貌。腹軟,無壓痛,反跳痛,下 腹部稍膨隆,可觸及一大小約10 cm的包塊,活動度差。婦科 檢查:外陰發育正常,陰道暢,見少量凝血塊,未見異常贅生物, 官頸光滑,子宮增大,無壓痛,活動度差,雙側附件可捫及腫塊, 與子宮分界不清。腹部B超檢查示:子宮內膜不均勻性增厚 5 1 mm,宮頸管上段黏膜增厚16 mm。雙側附件見囊實性腫塊, 右側腫塊大小140 mm×87 mm×106 mm,左側腫塊大小 6l mm×39 mm×49 mm。CT檢查考慮:①子宮內膜癌,侵及淺 肌層,多發性子宮肌瘤;②卵巢癌,周圍腸管粘連。實驗室檢查: 唧v52(+),腫瘤標志物:cAl25 53.6彬L,cAl99 185.23 ku/L, 鱗狀細胞癌相關抗原(scc)27.7¨g/L,cAl53、AFP、cEA在正 常范圍。糾正重度貧血后,予分段診刮病理示:子宮內膜復雜 型增生過長,局部癌變。初步診斷:①子宮內膜癌;②卵巢癌? 遂于2016年5月12日行剖腹探查術,術中見:子官明顯 增大,前壁光滑;子宮后壁與直腸、乙狀結腸及盆壁廣泛致密粘 連,未見明顯組織間隙。膀胱、輸尿管、子宮、雙側附件失去正 常解剖位置,雙側附件完全失去正常形態,粘連包裹。右側、左 側附件腫塊大小分別14 cm×10 cm和6 cm×5 cm。盆腔及雙 側附件區可見大量黃色膿液,約700 rrIl。肝區、脾區、胃區、膈 肌、大網膜表面未見明顯占位病變;盆腔及腹主動脈旁可見數 枚腫大淋巴結。術中冰凍病理檢查示:雙側卵巢子宮內膜樣腺 癌。行全子宮+雙側附件(卵巢動靜脈高位結扎)+大網膜+ 闌尾+盆腔淋巴結切除及腹主動脈旁淋巴結取樣術。剖視子 宮及雙側附件見:子宮內膜厚約1.O一2.5 cm,向外生長并向官 頸管延伸;附件腫物壁厚o.4一1.o cm,部分乳頭狀組織(見圖 1、圖2)。術后石蠟病理檢查示(見圖3、圖4):①左側卵巢子 宮內膜樣腺癌;②右側卵巢子宮內膜樣腺癌,卵巢腺鱗癌;③子 宮高分化子官內膜樣腺癌,浸潤<l/2子宮肌層,累及兩側官 角、官頸管;④兩側宮旁、大網膜、左側骶韌帶病灶、盆腔淋巴 結、右側腹主動脈旁淋巴結、腹主動脈淋巴結、大網膜未見癌轉 移,左側腹主動脈旁l粒淋巴結見癌轉移;⑤腹腔沖洗液未查見腫瘤細胞;⑥免疫組化:cK7(+),cl(20(一),cAⅢ(+), ER/PR約95%(+),cerbB2(一),ki一67約40%(+)。結合 病理檢查及免疫組化結果,術后診斷為:①子宮內膜癌(G1)Ⅲ 期;②右側卵巢腺鱗癌Ic期;③盆腔膿腫;④盆腔粘連;⑤腸粘 連;⑥失血性貧血;⑦子宮肌瘤。術后給予3次腹腔熱灌注治 療及TP方案化療1次后出院。術后及治療期間腫瘤標志物均 波動于正常范圍,共給予TP方案6個療程及盆腔外照射放療。 定期隨訪至今,病情穩定未見復發。
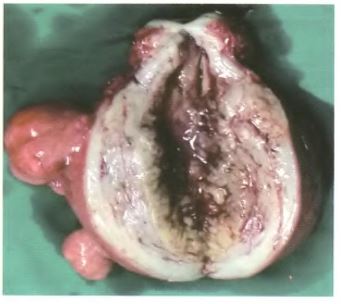
圖l子宮剖視實體圖
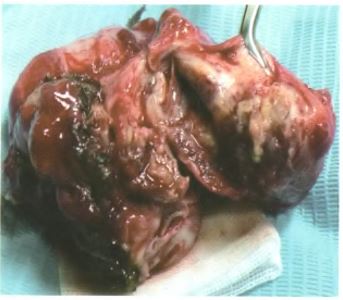
圖2部分卵巢腫瘤組織實體圖
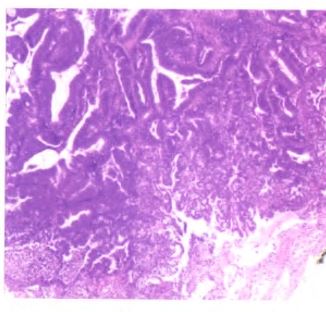
圖3子宮內膜樣腺癌(HE×40)
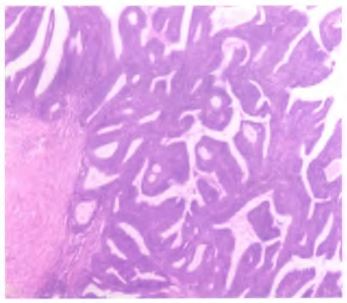
圖4卵巢腺鱗癌(HE×40)
2討論
原發性子宮內膜樣腺癌同時合并卵巢腺鱗癌罕見,報道極 少,因而對其組織發生、臨床表現、病理特點和預后尚不清楚。
2.1 雙癌的發病機制子官內膜和卵巢會同時發生癌變的發 病機制可能有以下幾種學說:①延伸的苗勒管系統,Phupong 等報道,原發生殖道官頸、子宮內膜、卵巢同時癌變,組織病 理學證明為不同組織學類型;②子宮內膜異位癥惡變學說:子 宮內膜異位癥最易發生惡變的部位是卵巢,Terada怛1報道,兩 例卵巢子宮內膜異位癥惡變為卵巢腺鱗癌,組織病理學觀察到 從卵巢子宮內膜異位癥移行為腺鱗癌;③共同激素受體學說; ④癌基因突變學說;⑤腺鱗癌起源假說:起源于多潛能的干細 胞向兩種惡性表型分化,鱗狀化生的腺上皮惡變,腺癌逐漸發 展惡化成鱗癌即腺癌鱗癌化,shoji等組織病理學發現1例 腺鱗癌來源于子宮內膜樣腺癌。
2.2盆腔炎性疾病與卵巢癌關于卵巢癌的起源,盆腔炎性 疾病(PID)相關學說是其中之一。1995年,Risch等報道,盆 腔炎性疾病增加了患卵巢癌的風險,PID發病次數越多,卵巢 癌發病率越高。Lin等進行大規模的隊列研究,表明PID與 卵巢癌相關。許多流行病學的研究顯示,多種上皮性腫瘤起源 于感染炎癥部位,慢性炎癥是惡性腫瘤發生的高危因素。本例 患者有貧血病史,盆腔組織長期暴露于各種炎性介質中、機體 免疫系統低下等可能是癌變誘因,也不能排除與高危型 HPV52型的感染相關。
2.3原發性雙癌的判斷根據soliman等M1提出的子官內膜 和卵巢原發性雙癌的診斷標準,本例患者子宮內膜樣腺癌并淺 肌層浸潤伴有雙側卵巢內膜樣腺癌,考慮為蔓延轉移的可能性 較大,即原發性子官內膜癌伴雙側卵巢轉移;而右側卵巢腺鱗 癌成分與子宮內膜樣腺癌組織病理學上存在明顯差異,所以符 合原發性雙癌的診斷標準,即子宮內膜樣腺癌Ⅲ期,右側卵巢 腺鱗癌IC期。 原發性子宮內膜樣腺癌合并卵巢腺鱗癌臨床上主要表現 為異常陰道流血和腹部包塊。如果是盆腔包塊伴有不規律陰 道流血,應行診刮術,以明確子官內膜病變。術中發現卵巢腫 瘤,應留取腹水或腹腔沖洗液進行細胞學檢查,術后剖視子宮 仔細觀察子宮內膜病變,考慮到子宮內膜和卵巢原發性雙癌的 可能性,應提醒病理科醫生注意,以提高雙癌的診斷率。
2.4治療原發性子宮內膜樣腺癌合并卵巢腺鱗癌極其罕 見,缺乏大樣本的臨床研究,無標準的治療模式,首選治療方案 仍是手術切除腫瘤、去掉原發病灶。手術方式為全子宮、雙側 附件(卵巢動靜脈高位結扎)切除+大網膜切除術+盆腔淋巴結切除術,必要時加行腹主動脈旁淋巴結取樣術、多點活檢術、 闌尾切除術等。術后輔以化療,并根據手術病理分期、病理類 型等指標決定是否放療。由于原發性惡性腫瘤的治療與轉移 癌的治療有原則性區別,此病例為子宮內膜癌Ⅲ期和卵巢癌I 期,治療上按卵巢癌手術范圍手術,術后按子官內膜癌期別輔 助化療和放療。
2.5預后很多研究表明,影響腫瘤預后的因素包括年齡、病 理類型、細胞分化程度、臨床分期及治療方案等。soliman等發現,子宮內膜和卵巢同時為內膜樣癌患者總體生存期好于非 內膜樣癌或混合病理成分患者。婦科腫瘤學組(GOG)進行的 前瞻性研究中子宮內膜和卵巢均為組織學I級患者5年復發 率低于Ⅱ、Ⅲ級患者。美國婦科腫瘤學組統計報道,子官內膜 與卵巢兩個部位均為子宮內膜樣腺癌的患者,其預后好于兩個 部位為不同病理類型的雙癌,由此可見病理組織學類型是 影響預后的重要因素。大部分雙癌局限在子宮內膜和卵巢,發 現時病變處于早期,無血管和淋巴管浸潤,治療效果較好,而晚 期的雙癌患者預后相對較差。本例患者術后隨訪1年余,無 復發,現仍存活。 綜上所述,子宮內膜樣腺癌合并卵巢腺鱗癌具有不同于單 純子宮內膜癌和卵巢癌的臨床、病理及預后特點,在臨床中應 加以區別對待。由于原發子宮內膜樣腺癌合并卵巢腺鱗癌罕 見報道,需要收集更多的患者進行研究分析,以建立有效的治 療方案,改善此類患者的預后。
參考文獻略。