顱內血腫清除術是神經外科最常見的急診手術,患者病情常常危重。對于重型、特重型顱腦損傷術中發生急性腦膨出,病情嚴重、處理棘手,同時嚴重影響患者的預后,導致較高的致殘率和病死率,需盡可能在短時間內明確原因并采取恰當的處理措施,才能挽救患者生命。超聲目前在醫學界掀起狂潮,在麻醉學各個領域均得到廣泛應用。本研究為1例超聲診斷在顱內血腫清除術中的應用,該診斷對手術過程中的決策起到了重要作用,并改善了患者預后。
患者,男,44歲,主因“騎摩托車摔傷后伴頭痛、雙側外耳道流血、惡心嘔吐1個多小時”,于2014年11月21日14:34急診入院。入院前1個多小時,患者騎摩托車時不慎摔傷(具體受傷機制不詳),傷后昏迷史不詳,傷后感頭痛,伴有雙側外耳道流血、惡心嘔吐,嘔吐黑褐色胃內容物數次,具體量不詳,呈非噴射狀,無抽搐及大小便失禁。傷后隨即由路人撥打120后,由本院救護車出診接回本院。入重癥監護室(ICU)時查體:患者呈嗜睡狀,脈搏(P)89次/分,呼吸(R)16次/分,血壓(BP)160/97mmHg(1mmHg=0.133kPa),脈搏氧飽和度(SpO2)100%。
全身多處皮膚挫擦傷、少許滲液,無活動性出血。右側額頂部及左側頂部可捫及腫脹,可見頭皮挫擦傷,壓痛明顯,右側眉弓上方可見一長約0.5 cm皮膚挫裂傷,創緣不整齊,有少許滲血。雙瞳等大、等圓,直徑約3mm,對光反射存在,眼動充分,雙側外耳道可見血性液體流出。雙側鼻腔有血跡,無活動性出血。右鎖骨中段有壓痛,可捫及骨擦感。胸、腹部查體未見陽性體征。左足拇趾可見皮膚挫裂傷,四肢可遵醫囑簡單活動,軸向無明顯叩痛,四肢肌力Ⅴ級,張力不高,感覺查體不合作,雙側膝腱反射對稱正常,雙側Babinski征陰性。格拉斯哥昏迷評分(GCS)為12分(E3V5M4昏迷評分法:患者呼喚會睜眼,定向能力正常,疼痛刺激肢體會收縮)。
入院時本院門急診頭部CT示:左額顳部硬膜下及硬膜外混合血腫可能性大,腦干受壓;右額頂部硬膜外小血腫;左額葉腦挫裂傷伴斑狀出血;蛛網膜下腔出血,右顳骨多處線狀骨折,右額顳頂部軟組織廣泛腫脹,雙側蝶竇積液。胸部CT顯示:右肺下葉后基底段纖維灶,右側鎖骨粉碎性骨折。腹部CT顯示:前列腺增生鈣化。入院診斷:創傷性硬膜下血腫,創傷性硬膜外血腫,局灶性大腦挫裂傷,創傷性蛛網膜下腔出血,顱底骨折,顱骨骨折,頭皮挫裂傷;右鎖骨骨折;全身多處皮膚挫裂傷。擬急診行左側顱內血腫清除術。
患者于2014年11月21日16:00入手術室,16:10經靜脈快速誘導行全身麻醉,經口明視氣管插管順利,超聲引導下行右股靜脈置管補液、右橈動脈置管行有創血壓監測。置患者于仰臥位,頭偏右側,消毒鋪巾后,16:55開始手術,繞左側外耳道做長約18 cm額顳部問號切口,分層切開頭皮、肌肉,未見顱骨骨折,顱骨鉆孔取下約4 cm×5 cm大小骨瓣,見硬膜外血腫量約30mL,清除血腫后,未見明確出血點,見硬腦膜張力高,懸吊硬腦膜,十字剪開硬腦膜,見顳葉腦組織挫傷,伴腦內血腫形成,清除血腫過程中患者腦組織不停膨出,失去手術空間,術區出血明顯,止血困難,全身麻醉下無菌鋪巾遮蓋無法查看患者雙側瞳孔情況,結合患者受傷機制及術前CT結果(圖1),懷疑顱內有新的出血灶,手術醫生與麻醉醫生商議后,由后者床旁行超聲探查。選擇開立S8EXP(慧影)2~5MHz凸陣探頭,經無菌腔鏡套包裹,在左側去骨瓣處開放腦組織表面放置探頭,見右側顳部出現2.3 cm×6.5 cm的低中回聲勻質梭形包塊,邊界較清晰(圖2),較術前CT片示血腫明顯擴大,決定立即外出至影像科復查頭部CT以確診出血情況。

圖1 術前CT檢查結果
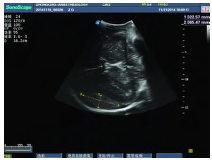
圖2 術中經手術切口超聲探查圖像
手術醫生遂立即關閉左側顱腔,無菌敷料覆蓋,撤除鋪巾后,查見雙側瞳孔不等大,左側2mm,右側10mm,光反射無。麻醉醫生攜帶便攜式監護儀與簡易呼吸器等設備及麻醉藥品后,手術團隊轉運患者至影像科。急診復查頭部CT提示:(1)左側顳骨部分骨質缺如呈術后改變,顳葉部分腦組織膨出;(2)右側顳部頂部2個硬膜外血腫,出血量較大,約67mL,腦疝形成,梗阻性腦積水,腦干受壓;右側顳骨多處骨折,波及中耳乳突及外耳道,雙側額顳部軟組織腫脹(圖3)。

圖3 術中CT檢查結果
立即回手術室急診開顱行右側顱內血腫清除術,外出檢查整體耗時約15min。患者再次予仰臥位,頭偏左側,經外耳道前1 cm繞外耳道做長約40 cm額顳頂大問號切口,分層切開頭皮肌肉,見顳骨碎裂骨折,向前延伸致中顱底。術中吸引器吸出部分血腫行減壓,并見新鮮血液流出,共清除硬膜外血腫約70mL。手術23:15結束。術中出血約1000mL,行輸血、補液,動態監測血氣分析,維持酸堿、電解質平衡。術畢患者生命體征基本平穩,帶氣管導管送入ICU繼續治療。術后常規抗感染、止血、脫水、神經營養、維持內環境穩定等綜合治療。
術后12h復查頭顱CT:雙側額、頂、顳骨術后改變,雙側大腦半球腫脹,右側顳葉、左側額葉、顳葉見斑狀、小片狀高密度出血,左側額、頂、顳葉,右側顳葉及雙側枕葉見大片狀低密度水腫,額骨及右側枕骨內板下少許條狀、泡狀積氣(圖4)。2014年12月4日(術后第13天)復查CT(圖5):對比術后片示雙側額顳部硬膜外血腫已清除,術區水腫較前好轉,左額顳葉、右側頂葉內殘余出血灶密度變淡,左側額顳葉腦組織部分膨出減輕;梗阻性腦積水及腦疝、腦干受壓已明顯緩解。術后17d患者各項生命體征平穩,雙側瞳孔等大等圓,直徑約2mm,光反射遲鈍;神經系統查體:四肢肌張力不高,右側肢體肌力約Ⅲ級,左側肢體肌力Ⅰ~Ⅱ級,雙側腱反射存在,雙側Babinski征陰性。GCS為10分(E4V2M4昏迷評分法:患者可自動睜眼,可發出聲音但不能說出詞語,疼痛刺激患者肢體可收縮)。轉回神經外科病房繼續康復治療。

圖4 術后12h復查CT結果

圖5 術后13d復查CT結果